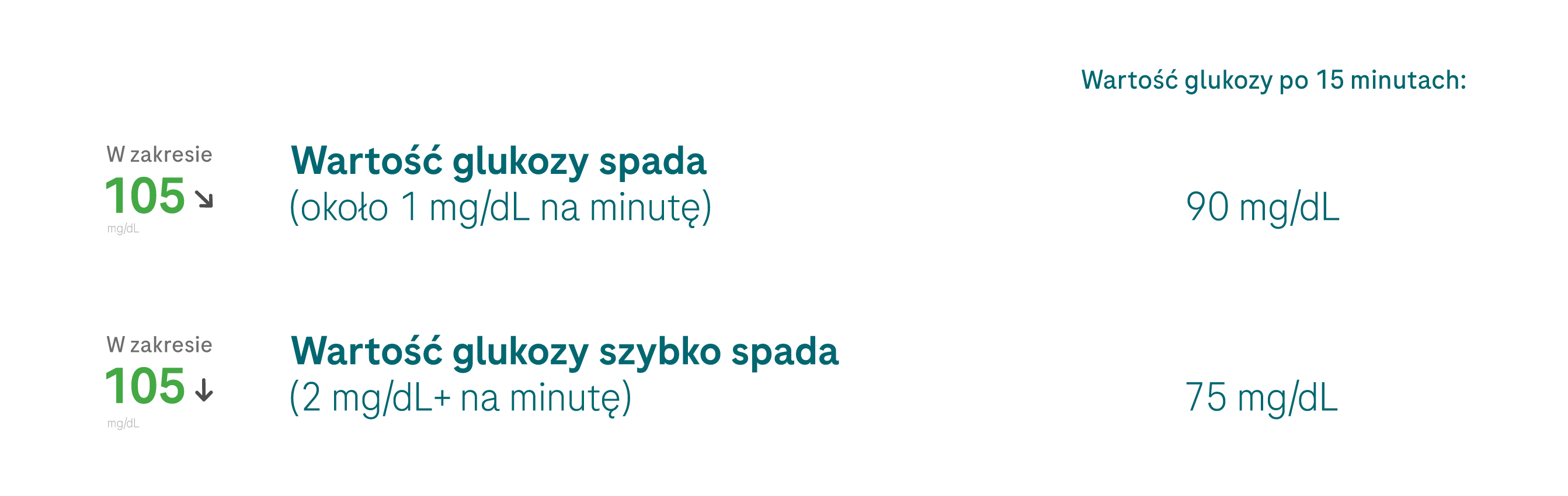Przyczyny niskiego poziomu glukozy we krwi
Ważne: Treści zamieszczone w artykule mają charakter ogólny i nie zastępują porady lekarskiej. W celu uzyskania porady medycznej należy skontaktować się z lekarzem.
Insulina: wpływ jej ilości, rodzaju i momentu przyjęcia
Nadmiar insuliny jest oczywistą przyczyną niskiego poziomu glukozy we krwi. Istnieją różne typy insuliny o różnych profilach czasu działania.
Profile czasu działania na tym obrazku ilustrują różne czasy działania insuliny. Rozróżnia się insulinę podstawową (dawka bazowa) i bolus (obejmuje jedzenie/napoje i koryguje podwyższone wartości — patrz insulina szybko działająca i normalnie-/krótkodziałająca).

Rodzaje insuliny: Dzięki „insulinie podstawowej” wstrzykiwanej niezależnie od posiłków hipoglikemia stała się rzadsza w przypadku nowoczesnych rodzajów insuliny długodziałającej (np. insuliny glargine) niż na przykład w przypadku insuliny o pośrednim czasie działania (insuliny NPH), która jest również długo działająca2.
Hipoglikemia może wystąpić po posiłku lub po skorygowaniu epizodu wysokiego poziomu glukozy, jeśli istnieje rozbieżność między dawką insuliny szybkodziałającej, insuliny ultraszybko działającej i krótkodziałającej (zwykłej) insuliny („insulina bolusowa”) a ilością potrzebną do pokrycia posiłku lub skorygowania wysokiej wartości glukozy.
Zachowaj ostrożność, gdy będziesz podejmować decyzje o terapii w oparciu o krótkotrwały wzrost glikemii CGM (np. wywołany stresem), który może ustąpić samoistnie. Nadmierne korygowanie hiperglikemii zwiększa ryzyko wystąpienia hipoglikemii.
Rozważmy poniższy przykład z codziennego życia osoby żyjącej z cukrzycą typu 1.
Osoba ma niebawem wygłosić publiczne przemówienie lub przystąpić do egzaminu. Jej bieżąca wartość CGM jest wysoka lub trend jest rosnący. W takim przypadku, gdy stresująca sytuacja się zakończy, osoba może zaobserwować spadek poziomu glukozy w aplikacji CGM bez konieczności jego korygowania insuliną.
Hipoglikemia może również wystąpić, gdy podasz niewłaściwy rodzaj insuliny (np. insulinę szybko działającą zamiast insuliny długo działającej).
Miejsce wstrzyknięcia stanowi kolejną potencjalną przyczynę. Jeśli wstrzykniesz insulinę bezpośrednio w mięsień (zamiast w podskórną tkankę tłuszczową), może ona zostać wchłonięta szybciej3.
Czas wstrzyknięcia insuliny może również wpływać na trend poziomu glukozy we krwi. Na przykład odstęp między wstrzyknięciem a posiłkiem może być nieprawidłowy i nie pasować do składu posiłku. Lub, zależnie od wartości glukozy, np. zastrzyk może być również przydatny po rozpoczęciu posiłku3 .
Ciepło poprawia krążenie krwi w skórze, co może wpływać na działanie insuliny. Ciepło gorącego prysznica, sauny lub letniego dnia może zintensyfikować działanie insuliny12.
Odżywianie: wpływ posiłku
Insulina obniża poziom glukozy we krwi, a zastrzyki insulinowe mogą być potrzebne, aby przeciwdziałać wzrostowi poziomu glukozy, który ma miejsce po spożyciu węglowodanów.
Węglowodany należy obliczyć (zważyć) z wyprzedzeniem. Spożywanie pokarmów zawierających mniej węglowodanów niż zwykle (lub nieprawidłowo obliczonych węglowodanów) może skutkować hipoglikemią, jeśli ilość insuliny nie zostanie odpowiednio dostosowana3.
Płyny wchłaniają się znacznie szybciej niż pokarmy stałe, co może utrudniać dostosowanie dawki insuliny do spożycia glukozy z pożywienia lub napojów3.
Skład posiłku — zawartość tłuszczu, białka i błonnika — może wpływać na wchłanianie węglowodanów3. Analizowanie danych CGM po posiłkach może pomóc w identyfikacji wzorców, na podstawie których będziesz podejmować bardziej świadome decyzje o terapii. Aby uzyskać więcej informacji na temat systemu CGM i odżywiania, przeczytaj artykuł „Odżywianie i jego wpływ na poziomy glukozy”.
Aktywność fizyczna
Aktywność fizyczna ma wiele zalet. Przynosi mnóstwo korzyści dla zdrowia i dobrego samopoczucia, ale również wpływa na działanie insuliny, czyli poziom glukozy we krwi. Problemem w przypadku osób z cukrzycą typu 1 jest to, że ćwiczenia mogą obniżać poziom glukozy we krwi w krótkiej i długiej perspektywie. Na ryzyko wystąpienia hipoglikemii mogą wpływać intensywność, czas trwania i pora sesji treningowych4. Chociaż osoby z cukrzycą typu 1 powinny zawsze brać pod uwagę wpływ aktywności fizycznej, osoby z cukrzycą typu 2, które biorą zastrzyki insuliny, również powinny zachować ostrożność.
Istnieją różne opcje zarządzania zmianami poziomu glukozy we krwi, podczas treningu i kontrolowania ich poprzez dostosowanie leczenia. Więcej informacji na temat korzystania z wartości i trendów CGM przed, w trakcie i po ćwiczeniach zawiera artykuł „W jaki sposób aktywność fizyczna wpływa na organizm i wartości glukozy?”.
Alkohol
Wątroba przechowuje duże ilości glukozy i zwykle uwalnia ją w ciągu dnia i nocy zgodnie z zapotrzebowaniem organizmu. Jednakże alkohol może uniemożliwić wątrobie uwalnianie glukozy z rezerw glikogenu do krwiobiegu. To z kolei może skutkować hipoglikemią z uwagi na zaburzenie naturalnej kontrregulacji. Wielozadaniowość nie jest mocną stroną wątroby, która koncentruje się na usuwaniu alkoholu z krwiobiegu i „zapomina” o uwalnianiu glukozy. Czas spożycia alkoholu może również stanowić problem, ponieważ hipoglikemia może wystąpić kilka godzin po ostatnim drinku, zwłaszcza w przypadku aktywności fizycznej, np. tańca. Zmiany, jakie alkohol powoduje w wartościach glukozy, mogą być widoczne na wykresie CGM5.
Podczas spożywania alkoholu należy również uwzględnić to, że drinki różnią się składem. Różne rodzaje alkoholu (np. alkohol wysokoprocentowy vs. wino vs. piwo) mogą mieć różny wpływ na wartości glukozy, natomiast drinki mogą zawierać dodatek cukru5.
Inne przyczyny do rozważenia
Oprócz przyczyn już wymienionych, należy wziąć pod uwagę również inne przyczyny hipoglikemii. Zapisuj notatki na temat rzeczy, które chcesz omówić podczas konsultacji z lekarzem, na temat możliwych przyczyn hipoglikemii. Należy także wziąć pod uwagę poniższe przyczyny:
Miejsca wstrzyknięcia: Jeśli wartości CGM wahają się między wartościami bardzo wysokimi i niskimi, może to być spowodowane stwardniałymi, grudkowatymi miejscami wstrzyknięć, które nazywamy lipohipertrofią. Stwardniałe obszary tkanki podskórnej mogą być spowodowane zbyt częstymi zastrzykami w tym samym miejscu. W efekcie insulina wstrzyknięta w te stwardniałe obszary nie może w pełni zadziałać, przez co stopniowo potrzebujesz większych dawek. Jeśli następnie wstrzykniesz tę większą ilość w stosunkowo jeszcze nietknięty obszar, ryzyko hipoglikemii jest wysokie. Badanie wykazało, że częste niewyjaśnione hipoglikemie występują około sześć razy częściej u pacjentów z lipohipertrofią6.
Lek: Leki zwiększające produkcję insuliny w organizmie, zwane sulfonylomocznikami, obniżają poziom glukozy we krwi. Jeśli tego typu leki są przepisywane w zbyt dużych dawkach osobom z cukrzycą typu 2, mogą one, podobnie jak insulina, powodować hipoglikemię7.
Choroba nerek: Nerki odgrywają kluczową rolę w kontrolowaniu metabolizmu. Chociaż wątroba odgrywa główną rolę w kontrregulacyjnej produkcji glukozy, nerki również biorą udział w tym procesie, wytwarzając 20–25 % glukozy w organizmie. Jeśli czynność nerek jest zaburzona, różne czynniki mogą prowadzić do niestabilności metabolicznej, zwiększając w ten sposób ryzyko hipoglikemii8.
Choroba żołądkowo‑jelitowa: Jeśli węglowodany nie są wchłaniane, w krwiobiegu pozostaje zbyt dużo insuliny. Ponadto choroby żołądkowo‑jelitowe mogą zakłócać wiele różnych procesów biologicznych, na przykład mogą wpływać na wrażliwość na insulinę9.
Hormony: Wahania hormonalne u kobiet na wszystkich etapach życia mogą w sposób cykliczny wpływać na wrażliwość na insulinę10+11.